Продукты полезные после инфаркта
Питание при инфаркте миокарда
Общее описание болезни
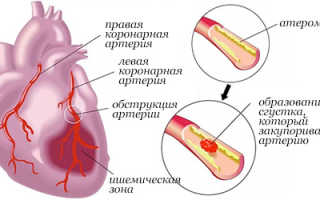
При инфаркте миокарда происходит частичная гибель сердечной мышцы, приводящая к серьезным нарушениям во всей сердечно-сосудистой системе. Во время инфаркта миокарда ослабевает или прекращается совсем приток крови к сокращающейся мышце сердца, из-за чего гибнут мышечные клетки.
Читайте также нашу специальную статью питание для сердца.
Причинами могут быть:
- гипертония;
- атеросклероз;
- курение;
- ишемическая болезнь сердца;
- малоподвижный образ жизни;
- излишний вес.
Симптомы заболевания:
- 1 Сильная боль за грудиной в области сердца, отдающая часто в шею, руку, спину;
- 2 Изменения деятельности сердца, зафиксированные с помощью электрокардиограммы;
- 3 Нарушение биохимического состава крови;
- 4 Могут быть обмороки, выступать холодный пот, сильная бледность.
Из-за того, что симптомы не ярко выражены, и инфаркт миокарда может проявлять себя по-разному, это заболевание часто принимают за другие патологии. И только комплексное обследование, включающее проведение УЗИ, сдачу анализов, кардиограмму позволяют поставить правильный диагноз и спасти больного.
Полезные продукты при инфаркте миокарда
Правильное питание в реабилитационный период позволяет улучшить функцию работы сердца и ускорить процессы восстановления в миокарде.
В первые десять дней после инфаркта нужно соблюдать строгую диету, в которую входят только низкокалорийные продукты. Необходимо ограничить потребление соли и жидкости. Рекомендуется употреблять жидкие каши, фруктовые, овощные пюре и протертые супы. Из мясных блюд можно отварную нежирную говядину.
Во второй половине реабилитационного периода (через две недели) принимается все тоже, но уже можно в отварном, а не протертом виде. Потребление соли ограничено.
Через месяц, в период рубцевания, необходимы продукты, обогащенные калием. Он усиливает отток жидкости из организма и увеличивает способность мышцы сокращаться. Полезно есть сухофрукты, финики, бананы, цветную капусту.
Как можно больше надо есть яблоки, они способствуют очищению от шлаков всего организма и укреплению стенок сосудов.
Рекомендуется заменить сахар медом, так как он является природным биостимулятором. Мед обогащает организм необходимыми микроэлементами и витаминами, расширяет сердечные сосуды, улучшает кровоснабжение организма и повышает его защитные реакции.
Полезно есть орехи, особенно грецкие и миндаль. Грецкие орехи содержат магний, обладающий сосудорасширяющими свойствами, а также калий, медь, кобальт, цинк, необходимые для образования эритроцитов.
Очень полезен березовый сок, его можно пить от 0,5 литра до 1 литра в день.
Полезно есть репу, хурму, пить свекольный сок.
Людям, которые перенесли инфаркт миокарда, нужно ввести в постоянный рацион морепродукты, так как в них содержится йод, кобальт и медь. Эти микроэлементы разжижают кровь и предотвращают образование тромбов.
Народные средства лечения инфаркта миокарда
В период реабилитации очень полезно принимать такие средства.
- 1 Свежевыжатый луковый сок смешать в равных частях с медом. Принимать два, можно и три раза в день по ложке.
- 2 Очень полезна смесь черноплодной рябины с медом, в пропорции 1:2. Принимать один раз в день по столовой ложке.
- 3 Лимонная цедра улучшает работу сердечной мышцы. Ее нужно жевать в свежем виде.
- 4 В первые реабилитационные дни очень полезен сок из моркови. Свежевыжатый сок нужно пить по пол стакана, с добавлением немного растительного масла, два раза в сутки. Очень полезно совмещать морковный сок с употреблением слабого настоя боярышника в качестве чая.
- 5 Эффективна настойка корня женьшеня с медом. Необходимо 20 грамм корня женьшеня смешать с ½ кг меда и регулярно перемешивая, настаивать неделю. Данная настойка также хорошо помогает при пониженном гемоглобине. Принимать по ¼ чайной ложке трижды в день.
Опасные и вредные продукты при инфаркте миокарда
Пациентам, у которых возник инфаркт миокарда на фоне ожирения нужно полностью пересмотреть свой рацион и в последующем, обратившись к специалистам составить диету, направленную на постепенное снижение массы тела.
Людям, которые перенесли инфаркт по каким-то другим причинам, до полной реабилитации необходимо полностью исключить из своего рациона жирные, жаренные, мучные изделия. Запрещено употреблять продукты, приводящие к вздутию живота: бобовые, молоко, мучные изделия. Полностью противопоказано на протяжении всего постинфарктного периода употребление жирных и жареных блюд.
Исключаются из рациона: копчения, маринады, грибы, соленые сыры. Противопоказаны блюда, приготовленные на мясном или рыбном бульоне.
Обогащая свой организм калием, будьте осторожны с крыжовником, редисом, щавелем, черной смородиной, так как они помимо калия содержат и щавелевую кислоту, запрещенную при сердечных заболеваниях.
Диета после инфаркта
Изменение образа жизни — важнейшее условие полноценной реабилитации после перенесенного сердечного приступа. Необходимым его этапом является коррекция рациона. Каким должно быть питание после инфаркта миокарда?
Цифры и факты
Люди, которые перенесли сердечный приступ, имеют более высокий риск новых сердечно-сосудистых событий, чем те, у кого здоровое сердце. Значительно снизить риск позволяют изменения в образе жизни.
По статистике, эффективная профилактика повторных сердечно-сосудистых событий за счет изменения образа жизни только в США спасает 80 000 жизней в год!
По данным исследований, отказ от курения, регулярная физическая активность и коррекция рациона снижают смертность на 20-35%1. Однако, несмотря на столь мощный профилактический эффект, далеко не все люди спешат перейти на особую диету после инфаркта миокарда.
Известно, что только 43,4% больных сердечно-сосудистыми заболеваниями в странах с высоким уровнем дохода и 25,8% — с низким придерживаются принципов здорового питания.
Даже получая полную информацию о важности коррекции рациона и основных требованиях к его изменению, многие пациенты просто снижают калорийность продуктов и продолжают питаться неправильно.
В то же время принципы здорового питания просты как для восприятия, так и для воплощения в жизнь.
Принципы питания
Основные принципы здорового рациона:
- Употребление овощей, фруктов, цельных зерен, орехов и семян ежедневно
- Преобладание в рационе здоровых жиров
- Употребление рыбы или морепродуктов два-три раза в неделю
- Ограничение потребления жареных и печеных блюд, особенно чипсов, бисквитов, пирожных и другой выпечки из белой муки
- Ограничение употребления соли.
Приблизительная схема здорового рациона, построенная в соответствии с основополагающими принципами подбора рациона при сердечно-сосудистых заболеваниях:
- Не менее пяти порций овощей и двух порций фруктов в день. Напомним, порция — примерно столько, сколько помещается на ладони (около 80 г)
- Присутствие в рационе цельнозернового хлеба, макаронных изделий из твердых сортов пшеницы, риса
- Предпочтение постному мясу (жир следует обрезать, а с птицы снимать кожу). Ограничение употребления обработанного мяса — колбас, сосисок и прочих мясных деликатесов
- Присутствие в рационе двух-трех порций рыбы и морепродуктов в неделю. Они могут быть как свежими, так и консервированными или замороженными
- Присутствие в рационе бобовых. По крайней мере дважды в неделю в меню должны быть чечевица, горох, сушеные или консервированные бобы и т.д.
- Употребление около шести яиц в неделю
- Ограничение до минимума потребления маринованных, жирных продуктов, выпечки, сладостей
- Предпочтение обезжиренному молоку и молочнокислым продуктам перед жирными молочными продуктами
- Присутствие в рационе ненасыщенных жиров для приготовления пищи. Вместо спреда, майонеза, маргарина использование подсолнечного, оливкового, соевого, кунжутного масла
- Ограничение употребления сладких напитков и чая, замена кофе напитками с кофеином.
Секреты приготовления здоровой пищи
Здоровое питание — не только много фруктов, овощей, рыбы и цельнозерновых круп. Это также и правильная термическая обработка блюд, позволяющая сохранить полезные свойства продуктов.
Как правильно жарить?
- Вместо того, чтобы обжаривать мясо на сковороде, лучше обернуть мясо в фольгу и запечь в духовке или обжарить на гриле. То же самое лучше делать с рыбой и птицей.
- Для жарки следует использовать подсолнечное, оливковое масло. Чтобы продукты меньше пропитались маслом, используйте антипригарную сковороду.
- Важно срезать с мяса жир перед приготовлением3.
Как правильно тушить?
- Использовать минимум соли.
- Сразу после приготовления охладить пищу. Жир застынет на поверхности, после чего его можно снять3.
Какие продукты лучше выбирать?
- Использовать обезжиренные молочнокислые продукты и натуральный йогурт без сахара
- Заменять сметану или майонез творогом со сниженным содержанием жира, натуральным обезжиренным йогуртом
- Отдавать предпочтение нежирным сортам сыра
- Использовать оливковое и другие растительные масла вместо кулинарных жиров
- Выбирать нежирное мясо и птицу без кожи.
Три врага сердца
Потребление большого количества насыщенных жиров приводит к повышению уровня холестерина, главным образом, за счет увеличения содержания фракции липопротеинов низкой плотности — так называемого плохого холестерина.
Исследования свидетельствуют, что замена в рационе насыщенных жиров на полиненасыщенные жирные кислоты, которые содержатся в растительных маслах, позволяет снизить риск сердечно-сосудистых событий на 17%.
Источники насыщенных жиров в рационе — животные жиры, содержащиеся в мясе, птице, молочных продуктах. Входят они и в состав некоторых растительных масел, в частности, пальмового и кокосового. Запасы насыщенных жиров содержатся в готовых продуктах — печенье, выпечке, полуфабрикатах с сыром и мясом.
Еще один очень важный фактор риска развития патологии сердца и сосудов — трансжиры. Они повышают вероятность развития ишемической болезни сердца сильнее, чем какое-либо другое питательное вещество. Сердечно-сосудистый риск увеличивается вдвое при каждом повышении на 2% числа калорий, поступивших в организм с трансжирами.
Трансжиры повышают содержание в крови общего и «плохого» холестерина, а также снижают уровень «хорошего» холестерина — липопротеинов высокой плотности.
В небольшом количестве трансжиры содержатся в молочных продуктах, говядине, телятине, баранине. Но гораздо большую долю в рационе могут занимать промышленные, искусственные трансжиры. Их используют в выпечке, поэтому трансжирами богаты печенье, пирожные, булочки и прочие лакомства.
Следует учитывать, что трансжиры содержатся и в сливочном масле: в его состав входит 50% насыщенных и 4% трансжиров. В соответствии с рекомендациями Всемирной организации здравоохранения, количество насыщенных жиров в рационе должно составлять менее 10% от общего потребления энергии, а количество трансжиров — менее 1%. В качестве замены должны выступать ненасыщенные жиры.
Большое внимание следует уделять и контролю за потреблением соли. Известно, что чрезмерное употребление соленых продуктов приводит к развитию артериальной гипертензии и других сердечно-сосудистых заболеваний. При потреблении в день более 5 г соли риск заболеваний сердца и сосудов повышается на 17%, а риск инсульта — на 23%7.
После перенесенного инфаркта миокарда, а также после стентирования следует тщательно контролировать потребление соли, учитывая, что она содержится во многих готовых продуктах, в том числе бисквитах, мясных полуфабрикатах и деликатесах, соусах, пицце, гамбургерах и т.д. Всемирная организация здравоохранения рекомендует употреблять в день не более 5 г соли.
…и алкоголь
Доказана и тесная связь между чрезмерным употреблением алкоголя и развитием сердечно-сосудистых заболеваний, в частности кардиомиопатии, артериальной гипертензии, аритмии, геморрагического и ишемического инсульта. Под «чрезмерным» понимают прием трех и более единиц алкоголя в день.
Одна алкогольная единица содержится в 100 мл вина или в 285 мл пива или в 30 мл крепких алкогольных напитков. Определенных норм потребления алкоголя при здоровом рационе как таковых не существует. Очевидно, что следует стремиться исключить алкогольные напитки из рациона или, по крайней мере, минимизировать их потребление.
Диета после инфаркта миокарда
Основные принципы здорового рациона, в том числе и после перенесенного сердечного приступа, заложены в средиземноморской диете. Во множестве клинических исследований доказано, что ее соблюдение позволяет снизить риск инфаркта миокарда, инсульта и других сердечно-сосудистых заболеваний.
Секрет эффективности средиземноморской диеты, по-видимому, объясняется низким содержанием насыщенных жиров и высоким уровнем ненасыщенных жиров, в частности, оливкового масла, и пищевых волокон. Оливковое масло, содержащее мононенасыщенные жиры, и прежде всего, олеиновую кислоту, благотворно влияет на состояние здоровья, а повышенное его потребление уменьшает риск смертности от всех причин, а также от инфаркта, инсульта.
Основные принципы средиземноморской диеты
- Продукты, которым отдается предпочтение: овощи, фрукты, орехи, семена, бобовые, картофель, цельные зерна, хлеб, зелень, специи, рыбу, морепродукты, нерафинированное оливковое масло высшего качества
- Употребление в умеренном количестве: птица, яйца, сыр, йогурт
- Употребление 1-2 раза в неделю: красное мясо
- Продукты, которые лучше исключить из рациона: колбасные изделия, рафинированные масла, печенье, белый хлеб
- Питьевой режим: вода, кофе и чай, исключить подслащенные сахаром напитки и фруктовые соки с высоким содержанием сахара.
Средиземноморская диета предусматривает три приема пищи в день. В промежутках между ними допускаются перекусы — фрукты, овощи, орехи. Количество жиров в рационе должно составлять 25-35% общей калорийности, при этом насыщенные жиры должны составлять не более 8% от общего количества калорий.
Диета после инфаркта: что можно кушать и пить?
Дата публикации статьи: 10.04.2019
Дата обновления статьи: 2.12.2019
Автор: Дмитриева Юлия (Сыч) – практикующий врач-кардиолог
Диета после инфаркта миокарда делится на два периода: ранний (больничный) и поздний, начинающийся после выписки пациента.
В раннем периоде лечебное питание имеет жесткие ограничения по калорийности, количеству соли и жидкости. После стационарного лечения начинается второй этап диеты, который должен длиться пожизненно, если человек заинтересован в собственном здоровье.
Пациенту необходимо придерживаться особой гипохолестериновой диеты, пересмотреть свое пищевое поведение и включить в рацион побольше полезных для сердца и сосудов продуктов.
Питание в первые дни
На стационарном этапе лечения все пациенты после перенесенного инфаркта миокарда или операции на коронарных сосудах (установка стента, шунтирование) получают диетическое питание.
Название этой лечебной диеты – стол номер 10И по Певзнеру. Она является модификацией обычного лечебного питания, показанного при заболеваниях сердечно-сосудистой системы (10-ый стол по Певзнеру).
Диета делится на три этапа:
- 1 этап соответствует 1-ой неделе после инфаркта. В этом периоде калорийность рациона максимально снижена (1200-1300 ккал), все блюда готовятся без соли и подаются в жидком или кашицеобразном виде. Это необходимо для того, чтобы максимально разгрузить организм и снизить энергозатраты на переваривание пищи. Жидкость ограничена до 1 л в сутки.
- 2 этап охватывает 2-ую и 3-ью недели стационарного лечения. На втором этапе разрешено 2-3 гр соли в сутки и 1.2-1.3 л жидкости, калорийность рациона остается низкой – 1500-1600 ккал. Блюда можно подавать в обычном виде, однако, стоит избегать грубой и трудноперевариваемой пищи.
- 3 этап начинается с 4-ой и заканчивается на 6-ой неделе. Суточная калорийность приближается к нормальной – 1800-2000 ккал (1600-1700 ккал для пожилых), разрешена соль до 5 гр и жидкость до 1.7 л. На этом этапе можно добавить любые полноценные блюда, приготовленные с соблюдением правил здорового питания.
К разрешенным продуктам лечебной диеты относятся: все нежирные сорта мяса и рыбы (на первом этапе только в виде паровых тефтель или котлет), супы и супы-пюре, белковые омлеты, кисломолочная продукция и молоко, фрукты и овощи (на первом этапе в виде протертого пюре). Запрещена дрожжевая выпечка, острые и соленые блюда, а также еда, вызывающая перевозбуждение центральной нервной системы (в особенности шоколад, чай, кофе).
Соблюдать стол 10И нужно до полной реабилитации, в среднем – 2-3 месяца для пациентов с мелкоочаговым инфарктом (микроинфарктом) и 3-4 месяца после обширного инфаркта миокарда. После окончания лечебной диеты по Певзнеру переходят к обычной гипохолестериновой диете с ограничением соли.
Можно ли приносить продукты в больницу?
Пациенты, перенесшие инфаркт миокарда или стентирование, получают полноценное трехразовое питание в больничной столовой.
Однако, если хочется порадовать близкого вкусной едой, то можно купить и принести продукты с собой во время посещения. Исключение составляют больные, находящиеся в отделении реанимации и интенсивной терапии (к ним и вовсе запрещены посещения).
Рекомендуется отдать предпочтение следующим продуктам и напиткам:
- свежая кисломолочная продукция (кефир, ряженка) или нежирные йогурты объемом до 500 мл;
- любые фрукты весом до 1 килограмма (лучше всего подойдут яблоки, бананы, мандарины или апельсины);
- натуральные соки с минимальным содержанием сахара (гранатовый, яблочный, томатный) не более 2 литров;
- негазированная минеральная вода до 2 л;
- хлебцы или несладкое галетное печенье;
- сладости и конфеты весом до 200 гр (зефир, мармелад, леденцы, пастила, рахат-лукум, леденцы);
- хлебобулочные изделия (хлеб из цельнозерновой муки, пряники).
Не стоит превышать рекомендуемые указанные лимиты по весу и объему: холодильники в палатах рассчитаны на 4-6 человек, и уместить продукты для всех пациентов получается с трудом.
Больничным режимом также запрещено передавать в стационар блюда, выпечку и консервацию домашнего приготовления. Это связано с тем, что медицинский персонал не может проследить за сроком годности такой еды. При обнаружении домашней продукции в холодильнике медсестра имеет полное право выкинуть ее.
Утилизации подлежит и запрещенная продукция.
В стационар нельзя приносить следующие продукты и напитки:
- алкогольные и слабоалкогольные напитки;
- продукты заводского производства с истекающим или истекшим сроком действия;
- колбасные изделия, рыбу и консервы;
- фаст-фуд;
- торты и кремовые пирожные;
- полуфабрикаты;
- сладкие газированные напитки.
Родственники и друзья пациента должны понимать, что больничная лечебная диета направлена на восстановление организма и улучшение состояния после инфаркта. Не следует думать, что близкого человека морят голодом и сразу пытаться привезти и передать в стационар запрещенные продукты.
Более того, 90% «сердечников», впервые перенесших инфаркт миокарда, имеют избыточный вес или страдают висцеральным ожирением. Таким пациентам надо приносить не конфеты и выпечку, а полезные диетические продукты: фрукты, творог, йогурты и кефир.
Диета после перенесенного инфаркта и стентирования
Во время выписки из больницы пациент получает на руки памятку, где содержатся рекомендации по здоровому питанию, двигательной активности и режиму. Диета после сердечного приступа назначается на всю жизнь для минимизации рисков повторного инфаркта.
Правильное питание преследует две основных цели:
- коррекция липидного (жирового) обмена и профилактика атеросклероза;
- регуляция артериального давления.
Стабилизация уровня холестерина и других вредных липопротеидов необходима для того, чтобы предотвратить прогрессирование атеросклероза. Атеросклеротические бляшки возникают в просвете сосудов тогда, когда в организме нарушается жировой обмен. Коррекция липидного обмена достигается при соблюдении строгой гипохолестериновой диеты.
Такая диета базируется на трех основных принципах:
- уменьшение потребления вредных (насыщенных) животных жиров;
- увеличение количества растительной пищи в рационе;
- увеличение потребления омега-3 и омега-6 полиненасыщенных жиров.
Гипохолестериновая диета подразумевает полный отказ от жирной пищи животного происхождения. Вместо нее акцент делают на овощах и фруктах, а полезные жиры (полиненасыщенные) получают из диетического мяса и рыбы. При термической обработке продуктов запрещается использовать жарку на подсолнечном или сливочном масле, предпочтительно тушить или готовить блюда на пару.
Регуляция артериального давления подразумевает полный отказ от соли или уменьшение ее потребления до 5 грамм в сутки (1 ч. л.). Соль – вещество, способствующее повышению давления за счет задержки жидкости в организме, поэтому лечебная диета направлена на снижение ее количества в рационе.
Разрешенные продукты и напитки
В позднем реабилитационном периоде в рацион входит перечень следующих продуктов:
- нежирное мясо;
- все виды рыбы и морепродуктов;
- любые овощи, фрукты и грибы;
- все крупы и бобовые;
- нежирная молочная и кисломолочная продукция;
- хлебобулочные изделия в ограниченном количестве;
- напитки с минимальным количеством кофеина и танина;
- яйца не более 3-4 в неделю.
Мясо – источник белков и единственный источник незаменимых аминокислот, поэтому полностью отказываться от него нельзя.
Разрешаются к употреблению диетические сорта мяса и птицы:
- нежирная телятина и говядина;
- крольчатина;
- филе птицы (курица, индейка, утка) без кожицы;
- субпродукты без висцерального жира (жировые скопления перед приготовлением нужно удалять).
В рыбе содержатся не только белки, но и омега-3 и омега-6 полиненасыщенные кислоты, которые препятствуют прогрессированию атеросклероза. Они регулируют баланс жиров в крови, способствуя расщеплению и утилизации вредных липидов, следовательно, и укреплению сосудистой стенки.
Большое количество полиненасыщенных жирных кислот содержится в жирных видах рыбы:
Фрукты, овощи и зелень должны составлять 40-50% суточного рациона. Разрешены к употреблению любые растительные продукты, однако, следует отдавать предпочтение фруктам и овощам, содержащим самое большое количество пищевых волокон. Не перевариваемые желудком волокна очищают кишечник и способствуют нормализации стула.
Много клетчатки и растительных волокон содержится в следующих видах овощей и фруктов:
- яблоки всех сортов;
- белокочанная капуста;
- груши;
- бобовые;
- тыквенные семечки;
- брокколи;
- морковь;
- картофель;
- салатные листья;
- свекла.
Пациентам, преследующим цель похудения, необходимо обращать внимание на калорийность фруктов: бананы и виноград содержат много углеводов, поэтому следует ограничить их употребление.
Каждый день в рационе должна присутствовать кисломолочная продукция. Свежий кефир, ряженка и йогурт содержат бифидобактерии, оказывающие пользу микрофлоре желудочно-кишечного тракта.
К разрешенным напиткам также относятся все виды чаев, в том числе и травяных:
- некрепкий черный и зеленый чай;
- каркаде;
- настой из шиповника;
- иван-чай;
- ромашковый, имбирный и мятный чай;
- некрепкий кофе (не раньше, чем через 4-5 месяцев после инфаркта);
- растворимый цикорий.
Еще одним полезным источником белков являются грибы. Разрешены все их виды, имеет значение лишь способ приготовления. Нельзя употреблять в пищу консервированные грибы (содержат много соли). Лучше всего сварить или обжарить на сковороде свежие грибочки без соли и острых специй с минимальным добавлением оливкового масла.
В список самых полезных продуктов для сердечной мышцы и сосудов, предотвращающих возникновение предынфарктного состояния, также входят:
- льняное и кунжутное масло – обладают антиоксидантными и метаболическими свойствами из-за наличия витамина Е, могут влиять на рассасывание постинфарктного рубца;
- миндаль и грецкие орехи – укрепляют сосудистую стенку и нормализуют давление;
- спаржа – регулирует тонус артериальных сосудов;
- щавель и чеснок – способствуют поддержанию нормальной вязкости крови.
Запрещенные продукты и напитки
Список продуктов, находящихся под полным запретом невелик:
- жирное мясо (свинина, говядина), особенно жареное и сало;
- соленья и консервация;
- жирная молочная продукция (кефир, ряженка, мороженое) и сыры;
- фаст-фуд;
- любые соленые, пряные или острые блюда.
Кроме того, пациенты, имеющие сопутствующие хронические заболевания, должны корректировать свой рацион учетом своего состояния. Так, пациентам с сахарным диабетом первого или второго типа необходимо тщательно следить за количеством потребляемых углеводов и снижать их количество. Диабетикам вместе с солью также нужно полностью отказаться от рафинированного сахара. Людям с гастритом дополнительно запрещается есть кислую еду (квашеная капуста, зеленые яблоки, цитрусовые, щи), шоколад и дрожжевую выпечку (пироги, булки, пицца и т. д.).
Можно ли алкоголь?
Вопреки распространенному мнению, после инфаркта миокарда разрешены небольшие дозы спиртного. В ходе пятилетнего мета-анализа клинических случаев в кардиологии, было выявлено, что пациенты, употреблявшие в день 10-25 гр алкоголя в день, имели меньшую вероятность возникновения повторного инфаркта или инсульта. Дело в том, что алкоголь оказывает защитное действие против атеросклероза. Он препятствует образованию на стенке артерий атеросклеротических бляшек, которые и являются причиной ишемической болезни сердца, инфаркта миокарда и инсульта.
В раннем периоде (до 6 первых месяцев после обширного инфаркта) алкоголь следует полностью исключить: не стоит забывать, что он может способствовать спазму сосудов и повышению давления. Через полгода разрешается иногда употреблять небольшие дозы алкогольных напитков.
При этом инфарктникам категорически нельзя превышать верхнюю допустимую границу – 30 гр. чистого алкоголя. В день можно выпить бокал красного вина, рюмку рома или коньяка, а вот от пива стоит отказаться: употребление пива быстро приводит к появлению лишнего веса.
Примерное меню для перенесших инфаркт
Питание пациентов после инфаркта должно быть сбалансированным и содержать все необходимые вещества (белки, жиры, углеводы), макро- и микроэлементы.
К составлению меню следует подходить ответственно: заранее составить список блюд и рассчитать приблизительную калорийность рациона (помогают в этом специальные калькуляторы и таблицы). Не стоит подходить к подсчету калорий слишком фанатично – допускается погрешность в 100-200 калорий.
Питание должно быть пяти- или шестиразовым: три полноценных приема пищи и два-три легких перекуса. Стоит отметить, что распространенный миф «не есть после 6-ти вечера» можно не соблюдать – последний прием пищи должен быть за 3-3.5 часа до сна. Таким образом, если пациент ложится спать поздно, около 23:00, то кушать последний раз можно в 21:00.
Примерные меню-раскладки для мужчин и женщин представлены в таблицах ниже.
Для мужчин
Общая калорийность рациона для мужчин составляет 2200-2500 калорий. На основные приемы пищи приходится 80% всей калорийности, оставшиеся 20% (около 500 ккал) распределяются на перекусы.
Источники:
http://edaplus.info/feeding-in-sickness/myocardial-infarction.html
http://yandex.ru/health/turbo/articles?id=4998
http://infoserdce.com/infarkt/dieta/